Im Rahmen der epileptologischen Versorgung unserer Patientinnen und Patienten besteht ein enger fachlicher Verbund mit weiteren Abteilungen der Kopfkliniken, auf deren diagnostische Dienste wir fallbezogen zurückgreifen können. Neben den Ambulanzen der Psychatrischen und Psychotherapeutischen Klinik und der Augenklinik sowie des Neuropathologischen Instituts sind dies insbesondere die Neuroradiologische Abteilung und Nuklearmedizinische Klinik. Modernste medizinische Geräte stehen dort zur Verfügung und es können Untersuchungen vorgenommen werden, die nur an wenigen medizinischen Zentren in Deutschland möglich sind. Für die präoperative Epilepsiediagnostik sind besonders die folgenden bildgebenden Verfahren von Bedeutung:
MRT (Magnetresonanztomografie)
Die Magnetresonanztomografie (MRT) ist aufgrund ihrer hohen Sensitivität und Spezifität die bildgebende Methode der Wahl in der Epilepsiediagnostik und ist essentiell in der prächirurgischen Epilepsiediagnostik. Sie ist ein für den Patienten nicht belastendes, ungefährliches Untersuchungsverfahren, für das es nur in seltenen Fällen Kontraindikationen gibt (u.a. Herzschrittmacher, magnetisierbare Metallclips und Knochenimplantate).
Unsere neuroradiologische Abteilung besitzt eines der modernsten Kernspingeräte und ist daher in der Lage die erforderliche Bildgebung auf höchstem Niveau durchzuführen. Hierzu werden spezielle, für die Fragestellungen der Epilepsiediagnostik optimierte, T1 und T2 gewichtete Sequenzen in coronarer und axiale Schnittführung angewandt. Hierbei werden die coronaren Schnitte mit einer sehr dünnnen Schichtdicke lückenlos orthogonal zur Längsachse des Hippokampus geschichtet, um so alle Regionen, insbesondere im Bereich des Temporallappens des Gehirns zuverlässig darzustellen. Zusätzlich wird ein dreidimensionale Volumenaquisitation durchgeführt. Die genannten Sequenzen werden durch Inversion Recovery Sequenzen ergänzt, um insbesondere cortikale Veränderungen zu erkennen.
Ziel der Bildgebung ist es, auch kleinste, diskrete epileptogene Läsionen MR-tomographisch nachzuweisen. Zu den häufigsten Pathologien, die mit einer chronischen Temporallappenepilepsie vergesellschaftet, sind gehören: Hippokampussklerose, kortikale Malformationen, gliotische Veränderungen, niedrigmaligne Tumoren und vaskuläre Fehlbildungen. Ergänzend zur qualitativen Untersuchung der Hippokampi sind wir in der Lage, das Volumen der genannten Struktur quantitativ zu bestimmen (Hippokampusvolumetrie). Hierbei können bereits diskrete Volumenminderungen in den beschriebenen Strukturen festgestellt werden.
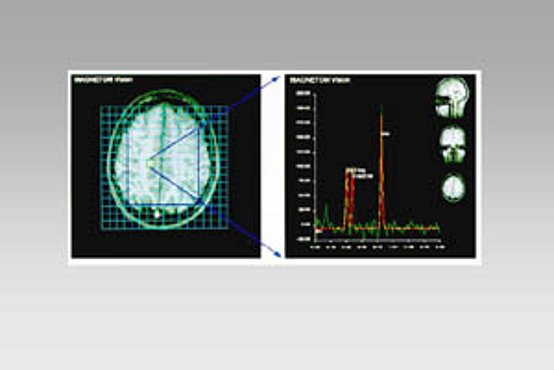
Spektroskopie
Die Protonen MR-Spektroskopie ist ebenfalls ein nicht-invasives kernspintomografisches Verfahren, mit dem metabolische Veränderungen im Bereich des epileptogenen Herdes erfasst werden können. Hierbei werden unter anderem die Signale von N-Acetylaspartat (NAA), Creatin und Phosphocreatin (Cr) und Cholin (Cho) gemessen. Pathologische Metabolitveränderungen können mit diesem Verfahren bereits festgestellt werden, wenn die MRT- Bildgebung noch unauffällig ist. Relevante Bedeutung hat die Methodik in der prächirurgischen Epilepsiediagnostik und dient hier in besonderem Maße zur Lateralisation von MRT negativen Temporallappenepilepsien.
SPECT und PET des Gehirns
SPECT und PET sind zwei nuklearmedizinische Verfahren, um bestimmte Körperfunktionen mit Hilfe radioaktiver Stoffe abzubilden. Im Gegensatz zur Computertomografie (CT) und Kernspintomografie (MRT) werden Körperfunktionen abgebildet und nicht der anatomische Aufbau des untersuchten Organs. Bei beiden Verfahren (SPECT und PET) wird ein sehr schwach radioaktiver Stoff („Radiopharmakon“) appliziert. Nach einer Wartezeit wird mit einer speziellen Kamera eine Aufnahme angefertigt. Auf diese Weise erhält man Schnittbilder, die wie eine Landkarte bestimmte Funktionen des Gehirns abbilden.
Die Untersuchungen sind mit einer sehr geringen Strahlenbelastung verbunden. In Abhängigkeit von der Untersuchungsart werden wir Ihnen weitere Ratschläge geben, um die Strahlenbelastung möglichst gering zu halten. Die verwendeten radioaktiven Stoffe (Isotope) haben kurze Halbwertszeiten zwischen 2 und 13 Stunden. Auch der schnelle Zerfall sorgt für eine niedrige Strahlenbelastung. Nebenwirkungen im Sinne von Medikamentenunverträglichkeiten oder Allergien sind extrem selten.
SPECT
SPECT bedeutet „single photon emission computed tomography“ (Einzelphotonenemissionscomputertomografie).
Die häufigste Untersuchung ist die Darstellung des Blutflusses im Gehirn im anfallsfreien Intervall. Dazu wird nach einer Ruhephase von etwa ¼ Stunde ein Radiopharmakon appliziert. Dieses Radiopharmakon verteilt sich in kurzer Zeit im Gehirn entsprechend der Durchblutung. Eine halbe Stunde später wird dann mit einer Kamera (SPECT-fähige Gammakamera) eine Aufnahme angefertigt. Die Aufnahme ist schmerzfrei und dauert etwa eine halbe Stunde. Während dieser Aufnahme darf der Kopf nicht bewegt werden. Erst im Anschluss kann die aufwendige Auswertung erfolgen, daher lohnt es sich für Sie nicht, auf das Ergebnis zu warten. Diese Untersuchung kann ambulant und stationär erfolgen.
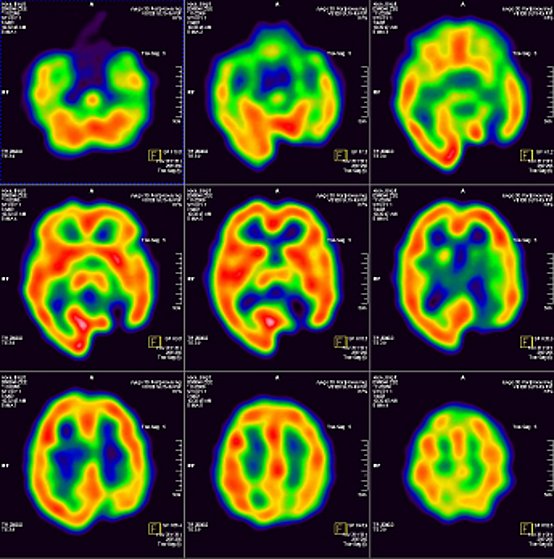
Anfallsherde verraten sich häufig durch eine verminderte Durchblutung. Dieser Befund kann sich unabhängig von Veränderungen in CT und MRT zeigen.
Wesentlich aufwändiger ist die Darstellung der Durchblutung im epileptischen Anfall. Dazu ist ein stationärer Aufenthalt auf der Monitoringsstation erforderlich. Das Radiopharmakon wird dabei so früh wie möglich nach Anfallsbeginn injiziert. Der weitere Ablauf unterscheidet sich nicht von der Untersuchung zwischen den Anfällen. In dieser Untersuchung zeigen sich die Anfallsherde durch eine erhöhte Durchblutung.
In seltenen Fällen ist zusätzlich noch die Darstellung der Benzodiazepinrezeptoren im Gehirn erforderlich. Die Untersuchung erfolgt ähnlich der Darstellung der Ruhedurchblutung. Die Wartezeit zwischen Injektion und Aufnahme beträgt zwei Stunden. Eine Schilddrüsenblockade mit Irenat® ist erforderlich.
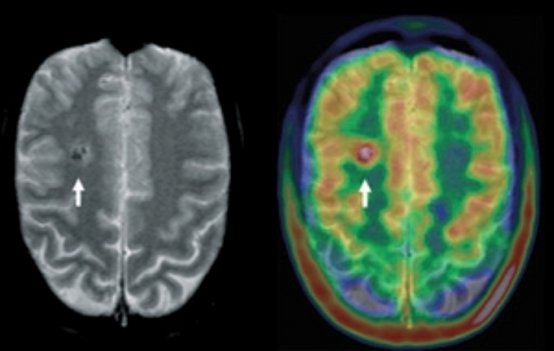
PET
PET bedeutet "positron emission tomography" (Positronenemissions-tomografie). Die häufigste Untersuchung ist die Darstellung des Zuckerstoffwechsel des Gehirns. Der Patient darf nach 20 Uhr des Vorabends nichts mehr essen und nur noch kalorienfreie Getränke (Mineralwasser, ungesüßter Tee) trinken. Ein speziell markierter Zucker wird nach einer kurzen Ruhephase injiziert, der Zucker wird vom Gehirn entsprechend dem Energiestoffwechsel langsam aufgenommen. Eine Stunde später wird dann mit einer Kamera ("PET-Scanner") die Aufnahme angefertigt.
Die Aufnahme ist schmerzfrei und dauert etwa 35 Minuten. Während dieser Aufnahme darf der Kopf nicht bewegt werden, ggf. ist eine Narkose bei unruhigen Patienten nach vorheriger Planung sinnvoll. Auch hier kann die Auswertung erst nach Ende der Aufnahme erfolgen. Anfallsherde lassen sich durch eine verminderte Zuckeraufnahme erkennen. Im Vergleich zur SPECT der Gehirndurchblutung ist die Auflösung etwa doppelt so gut und damit die Erkennbarkeit von Herden zwischen den Anfällen besser. Allerdings ist die Untersuchung auch wesentlich teurer.




